第12回 『 腰椎疾患 』平成22年07月10日(土)
今回のテーマは、腰椎疾患です。
01 腰椎の解剖
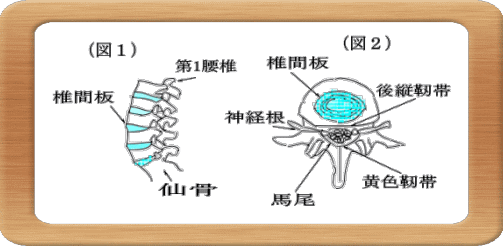
腰椎は五個の脊椎骨で構成され、骨盤の上方(頭側)に位置しています(図1)。
立位時・座位時には体重の大部分の荷重を支えています。 一つ一つの腰椎の間には椎間板があり、クッションの役目を担っていて、その中心部は髄核・周辺部は線維輪から成り立っています(図1・図2)。
脊椎骨の中央には楕円形の穴が開いており、これが上下に連なり脊椎管(脊柱管)を形成し、胸椎部・頚椎部のものとつながって一続きの管となって頭蓋骨(脳)に到達しています。
この脊椎管の中に脊髄が収まっているのですが、脊髄は第一腰椎の高さで終わり、それより下方は馬尾神経という神経の束になります(馬の尻尾に似ていることからこう称される)。
神経の一本一本は神経根といわれ、椎間板の後側方(椎間孔)を通って、下肢に分布していきます。
02 腰部椎間板ヘルニア
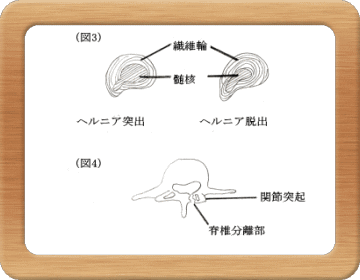
腰部椎間板には前屈時で約300kgの力がかかるとされていて、激しい運動や加齢により線維輪に変性が生じ、その一部に亀裂が生じます。
その亀裂を通って髄核が外側に突出し、椎間板の一部あるいは全部が膨隆し、場合によっては髄核が線維輪を破って突出します(図3)。こうなった状態が椎間板ヘルニアです。突出した椎間板によりその周辺の洞神経が刺激され、腰痛が生じてきます。さらに突出が進むと、神経根が圧迫され下肢痛や下肢のしびれ、さらには下肢の運動障害や知覚障害も生じてきます。
診断は、Ⅹ線写真・CTあるいはMRIで行われますが、現在ではMRIが主流です。その理由は、突出した椎間板が明瞭に抽出され神経根や馬尾神経への圧迫が明らかになるからです。
しかし60歳以下の20%に無症状のヘルニアがあることに注意が必要で、下肢のしびれや運動障害の場合、脳や他の脊髄部位、さらには他の疾患に原因がないかの鑑別も必要です。一方、一度突出した椎間板が2〜6ケ月で縮小することもあり、注意が必要です。
腰部椎間板ヘルニアの治療は基本的には保存的治療です。特に発症急性期には安静が必要で、側臥位(横向き)で股関節・膝関節を屈曲し固めの布団に休むことで、椎間板突出による洞神経や神経根への圧迫を和らげます。さらには、中腰の姿勢(前屈位)を避け、重い物を持たないなど、椎間板への荷重の軽減を図ることで突出した椎間板の縮小が期待できます。
薬物療法としては、抗炎症薬・筋弛緩剤などの内服。湿布などの外用薬が使用されます。
理学療法にはホットパックなどの温熱療法で筋緊張を低下させて疼痛軽減を図る方法。間欠的あるいは持続的に腰部を牽引し、神経根への圧迫を軽減する方法などがあります。さらに、コルセットで腰部の動きを制限して症状の改善を図る方法などがあります。疼痛が強い場合は、局所麻酔薬の注射により症状の改善を図る方法がありますが、これには、圧痛点への局所注射・硬膜外ブロックなどがあります。
種々の治療で症状の改善がない場合は、手術治療が適応になります。
03 脊椎分離症・脊椎分離すべり症・変性すべり症
脊椎分離症・脊椎分離すべり症・変性すべり症成因
- 脊椎分離症
何らかの先天的要因に成長期における過度のスポーツ活動などの反復する負荷が加わり、関節突起間に疲労骨折を生じる。 - 脊椎分離すべり症
脊椎分離症の数%〜20%が長期経過を経て分離すべり症(脊椎骨が前後にずれた状態)に移行。 - 変性すべり症
脊椎分離症がなく、主に加齢による変化ですべりが生じる。
症状
- 脊椎分離症のみ
腰痛(後屈時に生じることが多い)、臀部痛、大腿部痛 - 脊椎分離すべり症、変性すべり症
神経根が圧迫されると、上記症状に加えて下肢痛、下肢しびれ、歩行障害などが生じる。
診断
- 保存的治療
腰部椎間板ヘルニアに準じる - 手術
3〜6ケ月の保存的治療が無効の場合、種々の分離部修復術の適応となる。
脊椎分離症は、何らかの先天的要因に成長期おける過度のスポーツ活動など反復する負荷が加わり、関節突起間部に疲労骨折を生じるものと考えられています(図4)。
脊椎分離だけでは腰痛のみが症状であることが多いのですが、そのうちの数%〜20%が長期経過(数年〜数十年)の中で、分離すべり症に移行するとされています。
すべり症とは椎体骨が前後にずれた状態で、そのずれの程度が大きいと、ずれた組織に神経根が圧迫され椎間板ヘルニアと似たような症状を呈してきます。変性すべり症は、加齢による変化で椎間板・後縦靭帯・黄色靭帯などの脊柱を支持する組織の強度が減じ、すべりが生じた状態です。
脊椎分離症・脊椎すべり症の症状は、すべりの有無やその程度によって違います。分離症のみでは、腰痛・臀部痛・大腿部痛などの痛みのみが主な症状です。しかし、すべりが生じて神経根が圧迫されると、下肢痛・下肢しびれ・歩行障害などの症状が出現してきます。
診断はⅩ線写真・CT・MRIが不可欠で、分離部位やずれの程度、神経根の圧迫程度など、詳細な検査が必要になります。治療は椎間板ヘルニアに準じた保存的治療ですが、これで改善しない場合、分離やすべりを修復する種々の手術の適応があります。
04 腰部脊柱管狭窄
腰部脊椎管狭窄成因
- 腰部脊椎管を囲む骨あるいは軟部組織(後縦靭帯・黄色靭帯・硬膜など)が肥厚。
肥厚した組織により脊椎管が狭窄する。
また、この肥厚した組織により、馬尾神経や神経根が圧迫される。
椎間板ヘルニアを合併することもある。
症状(圧迫される神経組織によって違う)
- 馬尾性
下肢、臀部、会陰部の異常感覚、膀胱直腸障害、下肢脱力感、性機能不全など - 神経根性
下肢の疼痛、下肢の運動障害、下肢の知覚障害など - 間欠跛行(歩行により症状が悪化)
安静時無症状: 片側あるいは両側の下肢疼痛や歩行障害・異常知覚が歩行後に出現
安静時症状のある場合:歩行により症状が広範囲に広がる、あるいは悪化。
診断
- Ⅹ線写真、CT、,MRI
治療
- 保存的治療
腰部椎間板ヘルニアに準じる - 手術的治療
除圧術:馬尾神経あるいは神経根を圧迫している骨及び軟部組織を除去し神経組織を圧迫から開放する。
(高齢者が多いため,切除する組織は最低限度に抑えることが望ましい)
腰部脊椎管を囲む骨性あるいは軟部組織(後縦靭帯・黄色靭帯・硬膜など)が肥厚し、神経組織が圧迫された状態。椎間板ヘルニアが合併している場合もあります。
腰部脊椎管狭窄の症状は、圧迫される神経組織によって違ってきます。大きく分けて馬尾性と神経根性です。馬尾神経が障害されると、下肢・臀部・会陰部の異常感覚、膀胱直腸障害(尿失禁・便失禁)、下肢脱力感、性機能不全などの症状が出現します。また、神経根が障害されると、下肢の疼痛・運動障害・知覚障害が生じます。
腰部脊椎管狭窄では、歩行により症状が悪化し、小休止により回復する間欠跛行が特徴的です。安静時無症状の場合、歩行により片側ないし両側下肢の疼痛や歩行障害が出現し、短い安静により症状が消失します。安静時症状がある場合は、歩行により症状がより広い範囲に広がったり、悪化したりしますが、これも小休止により症状が改善します。
腰部脊椎管狭窄の診断は、MRIが主流で、必要に応じてⅩ線写真・CTを併用します(骨の変化が著しい場合など)。
治療は腰部椎間板ヘルニアに準じた保存的治療を行います。やはり3〜6ケ月で改善がない場合は手術適応となります。手術は神経組織を圧迫している骨あるいは軟部組織を除去する除圧術が主となります。高齢者では広範囲に骨や軟部組織を除去すると腰椎の支持性が低下して、脊椎全体の変形・症状悪化を招きかねないため注意が必要です。