第 07回 『 脳出血 』平成16年11月13日(土)
かつて日本では脳卒中(脳出血・脳梗塞・クモ膜下出血)死亡率が高く、1965年頃では世界一で、そのうち脳出血の占める割合が高率でした。しかし、高血圧治療の普及・食生活の改善により高血圧治療が進み、これとともに1975年には脳出血死亡率は脳梗塞死亡率よりも低下。脳出血死亡率は1980年代までは低下しましたが、その後はほぼ横ばいの状態が続いています。
年間脳出血発症率も同様に低下し、現在では人口千人対で1人前後になっています。しかし、出血する部位によっては死亡率も高く、障害が残る可能性も高いことから、可能な限り予防すべき疾患であることに変わりはありません。
01 脳出血とは?
脳実質内に出血し、血腫(血液の塊)を形成することを脳出血という。その大部分は高血圧が原因で、この場合は高血圧性脳出血と称す。高血圧以外では、脳血管の異常があって出血することがある。脳の内部(実質内)に出血する場合、脳(内)出血と総称します。脳の血管に異常があって出血する場合もありますが、その多くは高血圧に伴う高血圧性脳出血です。症状としては、突然始まる頭痛・意識障害・手足の麻痺(右あるいは左半身が動かなくなる片麻痺が多い)などで、これら症状が一つあるいは重複して出現します。稀に無症状のものが、MRI検査で見つかることもあります。
02 高血圧性脳出血
長期にわたり高血圧の状態が続くと、脳実質内の小動脈の血管壁が変性して脆くなり、小動脈瘤(血管の壁の一部が風船状に膨らむこと)が形成され、これが破れて出血する。出血する部位により症状や予後(後遺症の程度)に違いがあり、五つに分類されている。
高血圧性脳出血は、脳の表面を走る太い血管から枝分かれした小動脈(1ミリ以下)にできた小さな動脈瘤が破裂することが原因です。
出血量は出血部位にもよりますが、一般的には血圧が高いほど大きくなります。出血は30分程度で止まりますが、強固な止血が完成するには6時間程度を要するとされています。しかし、出血した時点では、普段よりさらに血圧が高い状態になります。これは、出血により頭蓋内の圧が高まり、普段の血圧では出血部以外への健康な脳への血流が低下するため、人間の体はこれを防ごうと血圧を上昇させるからです。ですから、出血を最小限度に抑えるためには血圧を適度にコントロールする必要があります 。
一昔前は、『脳卒中患者は倒れた場所にそっと寝かせ、動かさない方が良い』とされていましたが、これは効果的な血圧降下剤がない時代の話です。
現在は即効性の優れた降圧剤がいくつもあり、脳卒中患者は速やかに救急車で医療施設に収容するのが一番です。
ただ、動かさないということにも一理あります。それは、『そっと寝かせておく』という部分です。脳卒中早期で意識がある場合、患者さん自身は急に手足が動かなくなったことに戸惑い、焦り、興奮して、血圧が上昇しがちです。周りにいる家族まで一緒になって焦り・興奮すると、患者さんの血圧もさらに上昇します。ご家族の誰かに突然手足の麻痺が出現したら、焦らず、騒がず、落ち着いて救急車を要請し、患者さん本人にも優しく・落ち着けるように接してあげてください。
03 脳の解剖(1)
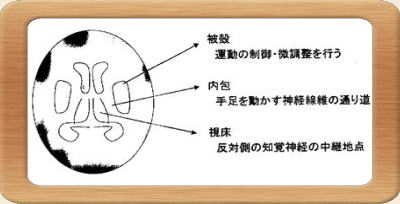
高血圧性脳出血の好発部位を図示します。手足を動かす神経線維の通り道である内包を取り囲む『被殻』・『視床』はそれぞれ1位・2位の好発部位です。脳出血の多くが麻痺を伴うのもこのためです。また、図示してはいませんが、脳表面の脳皮質の下方(皮質下)も好発部位です。
04 脳の解剖(2)
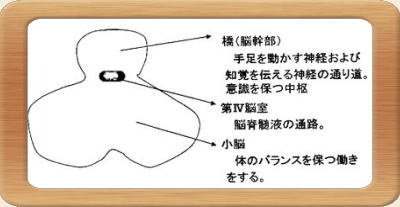
脳から出た神経線維は、後頭部にある橋を通って脊髄の中を走り、手足に分布していきます。この『橋』およびその後方にある小脳も脳出血の好発部位です。
05 高血圧性脳出血の分類(1)
- 被殻出血(全体の約60%)
最も多いタイプ。被殻は、手足を動かす神経線維が通る内包のすぐ側にあるため、出血と反対側の手足の麻痺や知覚障害が出現しやすい。 - 視床出血(約10数%)
二番目に多いタイプ。小さな血腫でも意識障害が出現しやすい。知覚障害が必発で、時に麻痺も出現する。
高血圧性脳出血は、その出血部位により5種類に分類されています。
06 高血圧性脳出血の分類(2)
- 橋(脳幹)出血
最も重症。発症早期から意識障害・四肢麻痺が生じ、死亡率も高い(約50%) - 小脳出血
急激なめまい・頭痛・嘔吐で発症することが多い。血腫の大きさにもよるが、発症時には意識清明でも、徐々に意識障害が出現してくることが多い。
以下の3部位の頻度は、各々約10%程度です。
07 高血圧性脳出血の分類(3)
- 皮質下出血
大脳皮質の下方数mm〜数cmのところに血腫が形成されるタイプ。
血腫ができる部位により、麻痺や視野障害などの症状が出現するが、最も一般的な症状は、頭痛・けいれんである。生命予後に関しては最も良好である。
- 皮質下出血
皮質下出血の症状は一定しません。大脳皮質は神経細胞が存在する厚さ約10ミリくらいの層で、神経細胞からは神経線維が出て脊髄やその他の領域に分布しています。
皮質下出血ではこの神経線維が障害されるため、その上にある大脳皮質の持つ機能が障害されます。大脳皮質はその部位により機能が決まっています。例えば、後頭葉であれば視覚、左側頭葉であれば言語、頭頂葉であれば知覚、前頭葉後部では運動、の機能があり、皮質下出血ではそれぞれの障害が出現する可能性があります。
しかし、最も一般的な症状は、頭痛・けいれんです。これは、大脳皮質は意外と広く、あまり機能を持たない部分も多く存在するからです。
死亡率は高血圧性脳出血の中では最も低く、後遺症の有無は出血の部位・大きさによって違ってきます。
08 その他の原因による脳出血
- 脳動静脈奇形、海綿状血管腫など
脳内にできる異常血管が原因で出血。 - モヤモヤ病
内頚動脈の閉塞が原因で微小なモヤモヤした血管が多数形成され、これより出血。 - 脳アミロイドアンギオパチー
高齢者に発症する。脳血管へのアミロイド沈着が原因。
- 脳動静脈奇形、海綿状血管種など
脳動静脈奇形は、先天性の血管の異常です。通常、血液は動脈→毛細血管→静脈の順に流れ、毛細血管は細く、この部で血液の流れも遅くなります。脳動静脈奇形では、この毛細血管がなく異常血管が存在している状態です。このため血液の流れはスピードが落ちることなく異常血管・静脈に流れこみます。異常血管壁・静脈壁ともに過度の圧力には弱く、何らかの拍子に破れ、脳出血の原因になります。
海綿状血管種も血管奇形の一種です。薄い血管壁をもつ異常血管が密に集まり、通常は数ミリの塊となって脳内に存在し、脳出血の原因になります。脳内に単発することもあれば、多発性に存在することもあります。 - モヤモヤ病
脳血管撮影で、『モヤモヤ』した異常血管が見られることから、このように命名されましたが、『ウィリス動脈輪閉塞症』ともいいます。はっきりとした原因は不明ですが、脳内内頚動脈が閉塞〜強度狭窄し、これを補う形で『モヤモヤ』した異常血管が形成されます。この異常血管の血管壁は脆く、出血することがあります。 - 脳アミロイドアンギオパチー
高齢者に発症する皮質下出血の中には、脳血管へのアミロイド沈着が原因で出血する場合があります。他に出血しやすい原因がないのに短期間に脳出血を繰り返し、気づかれる場合が多く、これといって効果的な予防法もありません。アミロイドの沈着の原因については不明です。
09 脳出血の治療
- 外科的治療
血腫が大きい場合や異常血管がある場合には手術的血腫除去の必要がある。水頭症合併の場合にはドレナージを行う。 - 内科的治療
再出血防止のため高血圧管理。出血に伴う頭蓋内圧亢進を改善するため、脳圧降下剤の点滴などを行う。
- 外科的治療
血腫が大きくて生命に関わるような場合、モヤモヤ病以外の異常血管が原因の場合は、基本的には開頭手術が行われます。前者は放っておくと周囲脳の障害から脳ヘルニアが出現してくることを予防するため、後者は再出血予防のためです。また、皮質下出血の場合、ある程度血腫が大きくて手術によるメリットが大きい場合は手術が行われます。
また、脳深部にある比較的大きな出血、命に関わる程ではないが早期回復の目的で、定位的血腫吸引術が行われることがあります。これは頭蓋骨に小さな穴を開け、そこから細い管を血腫内に挿入し、血腫を吸引する方法です。さらに、皮質下出血を除く出血では脳室(側脳室・第3脳室・第4脳室)に近く、この中に出血することがあります。脳室の中は脳脊髄液が流れており、出血によりこの流れがブロックされると、水頭症の状態になることがあります。この治療のため、ドレナージ手術が行われます。 - 内科的治療法
脳出血の多くは内科的に治療されます。まず、血圧を正常血圧に近い値に管理し、再出血の予防につとめます。
脳出血が起きると、血腫の圧迫により周囲の健康な脳に浮腫が生じてきます。脳浮腫が高度になると頭蓋内圧が亢進し、脳ヘルニアを生じて死亡する可能性が高くなります。これを予防するため脳圧降下剤の点滴を行います。脳浮腫は出血後3〜4日目をピークに、血腫が自然に吸収されるまで続きます。浮腫の程度が強いと周囲の脳まで障害されてしまうので、脳圧降下剤の点滴は1〜2週間続けられますが、脳浮腫が完全に消失するには数ヶ月を要します。
10 MRIの役割
- 脳出血早期の診断には、CTが優れているが、MRIでも診断可能。
- 症状のない脳動静脈奇形やモヤモヤ病の診断に非常に優れている。
- 無症候性(症状のない)の脳出血があり、これの診断に有効。出血後何年を経ても診断が可能。
- 脳出血そのものの診断には、CTが優れています。しかし、高血圧以外に原因のある脳出血の診断にはMRIが優れています。個人的な意見ですが、高血圧性脳出血の場合でも、合併する脳内の異常を発見できるため、可能な時期にMRI検査を行うべきだと思います。
- 数ミリ以下のものを除けば、無症候性の脳動静脈奇形の発見が可能ですし、モヤモヤ病の診断も可能です。診断できれば、出血を防ぐ治療が可能な場合もあります。
- ごく稀に、MRI検査で無症候性の脳出血が見つかります。また、ごく少量の出血を除けば出血後何年経っても診断が可能です。何年も経った慢性期のCT検査では、出血と梗塞の鑑別は難しいものですが、MRIでは可能です。脳出血と脳梗塞では治療方針も違ってきますので、いわゆる脳卒中(脳出血・脳梗塞・クモ膜下出血)後の人にとって、定期的なMRI検査は重要です。